Alzheimer familiar: crean neuronas humanas para entender los mecanismos de la neurodegeneración
Un grupo de investigación argentino indagó sobre las bases moleculares de la neurodegeneración en un modelo neuronal propio obtenido a partir de células de la piel de un paciente argentino, en el marco del estudio del Alzheimer familiar (EAF). Los resultados fueron publicados en Scientific Reports.
Hasta ahora, mucho de lo que se sabe sobre esta enfermedad proviene de trabajos realizados en modelos animales, lo que supone una limitación a la hora de extrapolar los resultados a lo que sucede en humanos.
A través de CyTA-Leloir, para el estudio, el grupo de investigación produjo un tipo de células madre (iPSC) gracias a muestras de un portador de la primera mutación descripta y asociada a una familia argentina con EAF, llamada M146L en la Presenilina-1.
De esta manera, se comprobó en ellas la existencia de alteraciones en la absorción de calcio y un mal funcionamiento de las mitocondrias o “usinas energéticas” celulares, lo que refuerza la hipótesis de que la neurodegeneración no se produce solamente por la acumulación de la proteína beta amiloide, sino que también hay otros mecanismos celulares involucrados.
“Estas neuronas creadas en el laboratorio reflejan mejor la fisiología del cerebro y las alteraciones específicas del paciente, facilitando el estudio de la patología y el eventual desarrollo de terapias más precisas”, explicó Laura Morelli, investigadora del CONICET en el Laboratorio de Envejecimiento Cerebral y Neurodegeneración de la Fundación Instituto Leloir.
“El Alzheimer familiar representa menos de 1% de los casos de la enfermedad, pero la relación causa-efecto es más directa y eso facilita el análisis de mecanismos subyacentes”, indicó por su parte Alfredo Cáceres, del Centro de Investigación en Medicina Traslacional Severo R. Amuchástegui (CIMETSA), perteneciente al Instituto Universitario de Ciencias Biomédicas de Córdoba.
Esta variante genera interés entre investigadores y médicos porque suele manifestarse normalmente antes de los 60 años, y se han descrito casos en personas de poco más de 40 años.
Acumulación del péptido beta-amiloide
Evidencias experimentales en modelos animales y en líneas celulares a menudo asocian la enfermedad de Alzheimer a la acumulación del péptido beta-amiloide, y el objetivo central de las terapias actuales orientadas a modificar su curso desde sus primeras etapas. Sin embargo, el hallazgo del grupo argentino postula una versión diferente, al menos entre quienes tienen esa mutación.
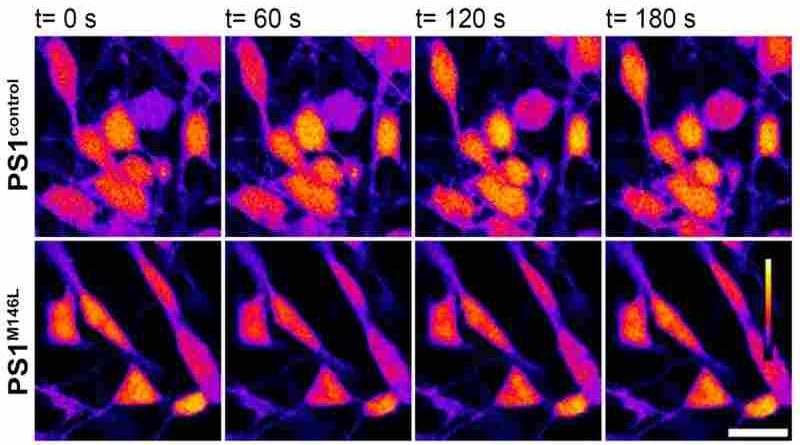
Según explicaron, las mitocondrias son las fuentes de energía de las neuronas y para su activación dependen del ingreso de calcio desde el retículo endoplásmico. “Pudimos demostrar que las neuronas humanas portadoras de la mutación M146L en la Presenilina-1 presentan una dinámica anormal del calcio, un mal funcionamiento de las mitocondrias y una mayor producción de especies reactivas de oxígeno que, al estar desreguladas, generan procesos inflamatorios patológicos y crónicos”, puntualizó Morelli.
El desequilibrio en la señalización del calcio induce una respuesta metabólica de alto consumo energético, lo que significa que las neuronas portadoras de la mutación podrían estar “sobreacelerando” sus mitocondrias para compensar otros defectos, expresó Carlos Wilson, neurocientífico del CONICET en el CIMETSA y primer autor del artículo.
Creando neuronas humanas
Como no pueden trabajar con neuronas del cerebro de los pacientes, para el estudio los científicos recurrieron a células de la piel a las que reprogramaron hacia el estado de células madre pluripotentes (sin diferenciar y capaces de convertirse en cualquier tipo celular), y luego las transformaron en “neuronas”.
“El Alzheimer esporádico es más complejo y multifactorial que el familiar y nuestros resultados no pueden ser trasladados a esos casos de manera directa. Lo que sí comparten ambas variantes de la enfermedad es la disfunción mitocondrial y el déficit bioenergético cerebral. Esto abre la puerta a pensar estrategias que puedan servir para los dos tipos de Alzheimer”, concluyó el neurólogo y psiquiatra Luis Ignacio Brusco, actual decano de la Facultad de Medicina de la UBA.